功能医学专业分享|从功能基因谈心血管疾病的营养干预(二)
![]()
视频课件资料请关注微信公众号:功能医学医生
接上文:
本期分享功能基因和心血管疾病的营养干预系列第二期,本系列共四期。
上期讲到第二部分功能基因和心血管疾病的关系:2.一氧化氮偶联及过氧亚硝酸盐。
二.功能基因与心血管疾病的关系
2.一氧化氮偶联及过氧亚硝酸盐
2.5 NOS2/iNOS基因过度诱导或基因增强造成的影响
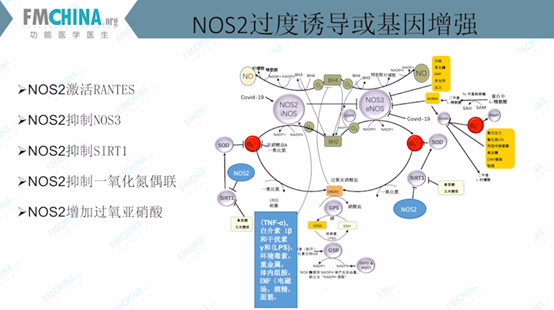
图(8)NOS2过度诱导或基因增强
如图(8)所示,NOS2激活RANTES,RANTES激活血小板,引起血液粘稠度增加、血栓素增加。NOS2抑制NOS3的表达,即:抑制扩张血管的一氧化氮的转化酶。同时NOS2还抑制SIRT1基因,后者属于能量基因,在一氧化氮偶联时需要该能量。另外NOS2还抑制一氧化氮偶联,减少一氧化氮的产生。NOS2能增加过氧化亚硝酸盐,造成氧化应激。
NOS2基因的变异有两种:一是基因本身过度表达的变异,二是外因诱导产生的变异,例如:炎症因子、环境毒素、重金属、体内的组胺、电磁波、酒精、面筋等都可激活NOS2。因此,NOS2基因是心血管疾病干预中有关炎症的靶点之一,值得进一步的研究和思考。
2.6 氧化应激和过氧亚硝酸盐
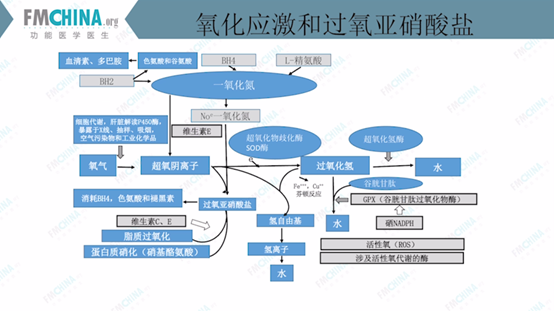
图(9)氧化应激和过氧亚硝酸盐
人体清除氧化应激的机制如图(9)所示。氧分子进入人体后受单一电子还原生成超氧阴离子,其性质活泼,具有超强氧化性及还原性。人体清除超氧阴离子
第一个环节是通过超氧化物歧化酶(SOD酶)将超氧阴离子转化为过氧化氢,再由过氧化氢酶转化为水。第二个环节是通过谷胱甘肽过氧化物酶将过氧化氢转化为水。第三个环节是当体内产生超氧化氢,过多的铁和铜发生芬顿反应,产生氢自由基,再由氢离子将其转化为水。
若超氧阴离子未得到彻底清除,会与一氧化氮结合,产生过氧亚硝酸盐。过氧亚硝酸盐会导致BH4的消耗,同时影响色氨酸和褪黑素的正常代谢。
2.7 过氧亚硝酸盐对心血管疾病的影响
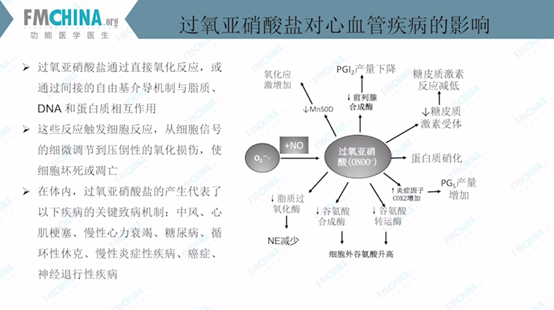
图(10)过氧亚硝酸盐对心血管疾病的影响
如图(10)所示,过氧亚硝酸盐首先会导致氧化应激增加,导致前列环素-2产量下降,从而引起糖皮质激素反应减低,同时造成蛋白质硝化、脂质体氧化、谷氨酸合成酶减少、细胞外谷氨酸升高、增加炎症因子、COS2增加等。
过氧化硝酸盐通过直接氧化反应或间接自由基介导机制,与脂质、DNA和蛋白质的相互作用,触发细胞反应,从细胞信号的细微调节到压倒性的氧化损伤,导致细胞坏死和凋亡。在体内产生过多的过氧亚硝酸代表多种疾病风险的增加,例如:中风、心肌梗塞、慢性心力心力衰竭、糖尿病、循环性休克、慢性炎症疾病、癌症、神经退行性疾病等。因此心血管疾病的治疗也需要重点关注并清除过氧亚硝酸盐。
2.8 一氧化氮脱偶联与过氧亚硝酸盐
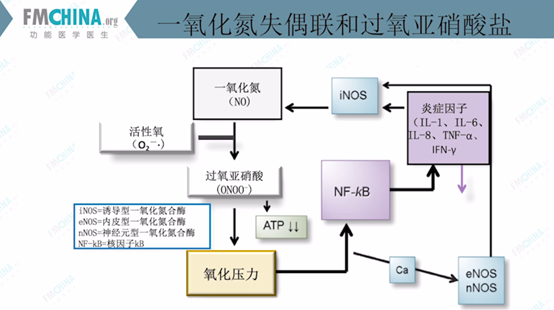
图(11)一氧化氮脱偶联和过氧亚硝酸盐
如图(10)所示,一氧化氮与活性氧结合产生过氧亚硝酸,引起氧化应激,产生核因子NF-κB,从而引起多种炎症因子的表达刺激iNOS。此循环图为一氧化氮与过氧亚硝酸盐之间的关系。
3. 肾素血管紧张素
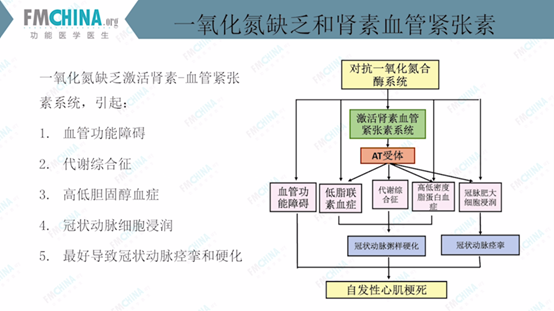
图(12)一氧化氮缺乏和肾素血管紧张素
如图(12)所示,一氧化氮缺乏会激活肾素血管紧张素,从而引发多种心血管疾病。
3.1 肾素血管紧张素的相关基因
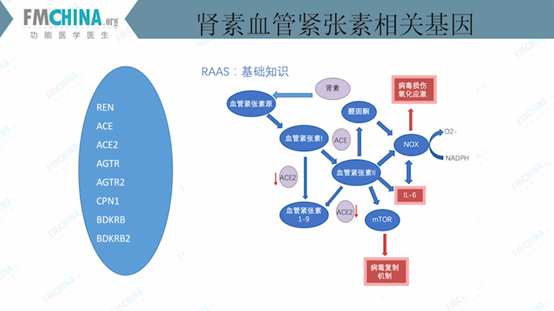
图(13)肾素血管紧张素相关基因
如图(13)所示,血管紧张素原转化为血管紧张素I,后者在两个基因:血管紧张素转化酶ACE和ACE2的作用下分别转化为血管紧张素II及血管紧张素1-9。其中血管紧张素II会引起心血管收缩,醛固酮增加,造成肾脏的尿水潴留,同时刺激生成白细胞介素-6(IL-6)及烟酰胺腺嘌呤二核苷酸磷酸氧化酶(NOX)。所以血管紧张素是心血管干预的核心基因之一,目前临床上治疗高血压有多种以抑制血管紧张素基因为靶点的药物。
3.2 肾素(REN)过度表达的条件
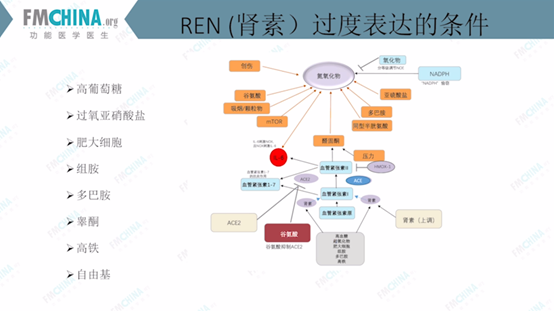
图(14)肾素(REN)过度表达的条件
临床数据显示,肾素基因的变异几率较低,但仍有多种因素可造成肾素的过度表达。影响因素及影响机制见图(14)。
3.3 福尔摩斯循环与肾素血管紧张素
-
烟酰胺腺嘌呤二核苷酸磷酸氧化酶(NOX):
√ 是在体内组织和器官中广泛分布的膜蛋白类物质,因其能通过还原型烟酰胺腺嘌呤二核苷酸磷酸(NADPH)依赖的单电子还原将体内氧分子还原成超氧负离子,是体内活性氧簇(ROS)的主要来源。
√ 是体内唯一直接产生ROS的酶。
√ 活性氧簇,如:超氧化物、过氧化氢及羟基自由基等在体内具有免疫防御作用,也可作为第二信使,参与细胞信号通路的调节,维持细胞内环境的稳定持续的炎症恶性循环。
-
NOX依赖的ROS:
√ 与心血管疾病、神经退行性疾病、糖尿病及其并发症、癌症等多种疾病相关。
√ NOX催化产生ROS在验证过程中起到重要作用:
a. 在炎症部位中性粒细胞中的ROS产生增多,引起血管内皮功能障碍及组织损伤;
b. 血管内皮大分子及炎性细胞从血液转移至组织通道;
c. 在炎症条件下,中性粒细胞产生的ROS导致血管内皮间隙开放,促进炎症细胞穿越内皮间隙转移至组织;
d. 转移的炎症细胞在清除病原体或异物的同时对组织产生损伤。
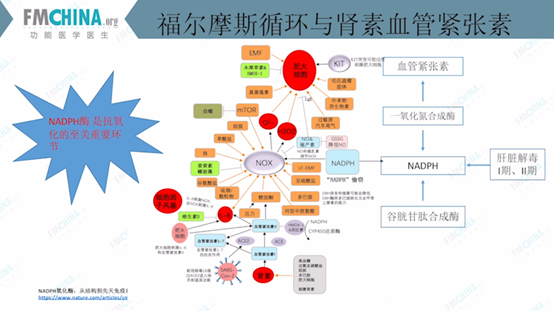
图(15)福尔摩斯循环与肾素血管紧张素
如前所述,NADPH除可参与NO的合成、并作为NOX的底酶外,更多则需要参与到肝脏排毒I期和II期中作为能量,帮助肝脏进行谷胱甘肽的合成、转换及回收。
如图(15)所示,肾素的过度激活生成血管紧张素II,刺激NOX功能亢奋,导致NADPH被大量占用、消耗,致使NO的合成减少、谷胱甘肽的合成减少,从而进一步影响血管紧张素生成,形成恶性循环,该循环称为福尔摩斯循环。
其中,造成NOX功能亢奋、大量消耗NADPH的因素还有:组胺、草酸盐、铁、谷氨酸盐、吸烟/颗粒物、压力、同型半胱氨酸、IL-6、多巴胺、亚硝酸盐等。因此NADPH也是心血管疾病干预及治疗的重要靶点之一。
综上,从表观遗传学角度分析,环境毒素的负面影响在具有遗传倾向的人群中被放大:
-
导致NOX酶的过度刺激,导致超氧化物、过氧亚硝酸盐、肥大细胞、组胺及谷氨酸的产生过量;
-
NOX酶通过使用NADPH产生自由基,称为“NADPH窃取”,从而导致缺乏足够的NADPH支持第一阶段排毒、产生NO及回收谷胱甘肽等关键抗氧化剂的能力;
-
同时由NOX产生的自由基会刺激肾素、血管紧张素I、血管紧张素II、醛固酮、IL-6、及NOX,从而形成自我持续的炎症恶性循环,称谓“福尔摩斯循环”。
因此解开福尔摩斯循环也是干预心血管疾病的重要环节之一。
3.4 ACE与血管紧张素
-
ACE基因提供了制造血管紧张素转换酶的指令:
√ 血管紧张素转换酶可切割蛋白质,是肾素-血管紧张素系统的一部分,可调节血压及体内液体和盐分的平衡;
√ 通过在特定位置切割称为血管紧张素I的蛋白质,将其转化为血管紧张素II,并使之进入血液;
√ 同时刺激激素醛固酮的产生,从而触发肾脏对盐和水的吸收。体内液体量的增加导致血压上升,胎儿生长过程中的正常血压向发育中的组织输送氧气是肾脏正常发育所必需的,尤其是称为近端小管的结构及其他组织的正常发育;
√ 血管紧张素II可能在肾脏发育中发挥更直接的作用,可影响参与肾脏结构发育的生长因子;
√ 血管紧张素转换酶可切割其他蛋白质,包括缓激肽。缓激肽可使血管变宽(扩张),从而降低血压。血管紧张素转换酶的切割可使缓激肽失活,导致血压升高;
-
ACE蛋白也是ACE抑制剂药物的靶标,用于治疗高血压及充血性心力衰竭,据报道,ACE SNP可影响个体对ACE抑制剂的反应程度;
-
常见药物:苯那普利、卡托普利、培哚普利、依那普利。
3.5 Adducin1(ADD1)与盐敏感度:
-
RS961是ADD1基因的变异,编码从甘氨酸到色氨酸的变化,因此也被称为Gly460Trp(G460W),该变异与高血压患者的盐敏感性有关;
-
报告称G460W多态性可能通过改变跨细胞膜的离子转运影响肾钠处理,该多态性与BP对噻嗪类利尿剂的反应之间的关联已被后续研究证实。
携带ADD1基因的人群对盐的敏感度较高,此类高血压病人需注意日常少盐。
4. 甲基化循环与同型半胱氨酸
4.1 甲基化和SAMe
- 甲基化是将甲基(CH3)添加到另一分子(酶、RNA、染色体/DNA、毒素、蛋白质)中。甲基的增加或减少会导致人体深刻的变化,激活或停用身体中的生命密码,从而影响核心生命过程。甲基化过程不断修复DNA,使身体数以万亿计的单个分子保持“年轻或完美”。
- 甲基可打开和关闭基因(基因表达调控),处理化学物质和毒素(生物转化),构建神经递质(多巴胺、血清素、肾上腺素),处理激素(雌激素),构建免疫细胞(T细胞、NK细胞),DNA及RNA合成(胸腺嘧啶,又称5-甲基尿嘧啶),产生能量(辅酶Q10、肉碱、ATP),在神经上产生保护涂层(髓鞘形成),减少破坏性同型半胱氨酸。
- 甲基保护端粒减缓衰老过程,防止激素失衡,创造血清素及多巴胺前体(SAMe),将血清素转化为褪黑激素,用于睡眠,帮助甲状腺产生甲状腺素,打开和关闭压力反应,排毒危险化学物质及重金属,支持肝脏排毒过程。
- 甲基促进神经递质(抗抑郁症),循环心脏的ATP,促进谷胱甘肽合成,纠正慢性疲劳,缓解和纠正纤维肌痛,帮助纠正异常细胞,建立免疫系统,同化维生素B-12,管理血压,优化男性性能力。
- 甲基支持神经传输,保护神经鞘,支持神经内分泌平衡,治愈肌肉创伤,清理细胞外基质,支持荷尔蒙失衡导致的体重减轻,增强骨骼,减少哮喘和呼吸道过敏,制造胰岛素,保护线粒体,产生ATP。
4.2 甲基化的平衡
-
甲基化水平是动态平衡;
-
是多种酶共同合力的结果;
-
酶突变和甲基化,对增加甲基产量的变体和降低、甲基可用性的变体进行评估,根据SAMe的产量决定甲基过度或不足。即:对能够影响SAMe的增加的酶可能导致甲基化过度,反之,则可能甲基化过低。
-
MTHFR、BHMT、MS、MAT等基因可导致甲基化过低,AGAT、GAMT、CBS、MT等基因则可导致甲基化过度。两组基因共同作用使甲基化处于动态平衡中。
因此甲基化过低或过高都不利于健康,功能医学干预的靶点就是如何去平衡甲基化。本系列(三)、(四)中会详细讲解甲基化的失衡以及功能医学干预方案。
4.3 蛋氨酸循环及同型半胱氨酸的产生
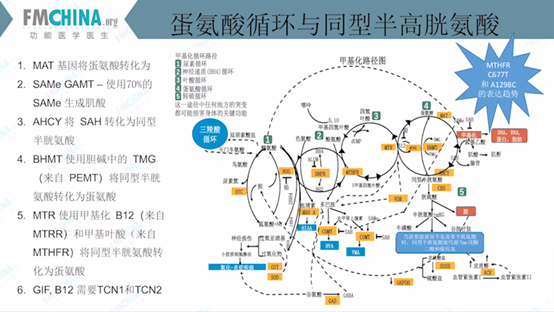
图(16)蛋氨酸循环与同型半胱氨酸
氮氨酸循环第一步,由蛋氨酸腺苷转移酶(MAT)将催化氮氨酸S-腺苷甲硫氨酸(SAM)。SAM是甲基化中重要的甲基供体之一,在S-腺苷高半胱氨酸(SAH)的作用下转化为同型半胱氨酸(HCY)。再由HCY分别通过甜菜碱同型半胱氨酸S-甲基转移酶(BHMT)、维生素B12及5-甲基四氢叶酸(MTHFR)三种途径转化回蛋氨酸,形成蛋氨酸循环。
HCY也可通过胱硫醚β合成酶(CBS)转化为胱硫醚,并进一步代谢为半胱氨酸及α-酮戊二酸(αKG),进入三羧酸循环。半胱氨酸结合蛋白质生成谷胱甘肽或硫酸盐。
4.4 同型半胱氨酸(HCY)与疾病的关系
当甲基化出现障碍,HCY水平会上升。随着年龄、高胆固醇、吸烟、高血压及糖尿病,HCY水平升高已成为心血管疾病的独立危险因素。过去二十年数千项的研究证明,HCY水平使评估个体心脏风险状况的重要组成部分。
HCY预测100多种疾病风险,包括所有常见原因导致的过早死亡及衰老的速度,B族维生素营养状况、免疫功能、大脑状态及身体化学反应水平。
高HCY与中风、深静脉血栓形成、心肌梗塞、阿尔兹海默症、非胰岛素依赖型糖尿病、视网膜和肾脏疾病、类风湿性关节炎、胎盘早剥、酒精中毒、冠状动脉疾病、外周血管疾病、认知能力下降、骨骼疾病、神经精神疾病、神经管缺陷、帕金森等疾病有关。
HCY水平每降低5个百分点,所有原因导致的死亡风险降低49%,心血管死亡风险降低50%。因此HCY也是心血管疾病干预的重要靶点之一。
HCY与心血管疾病
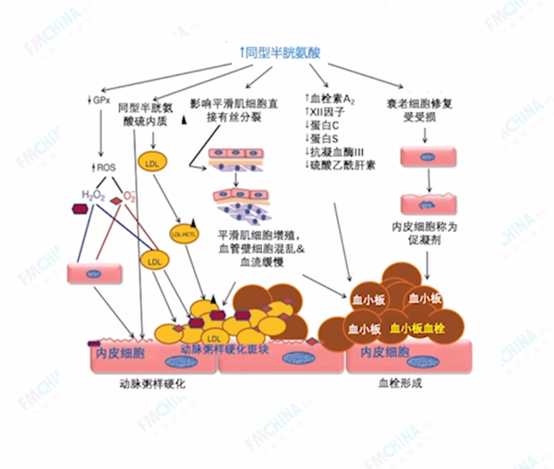
图(17)
- HCY增加血栓素,激活血小板,增加血栓
- HCY作用于血管平滑肌,促进平滑肌细胞有丝分裂、增殖,血管缓流,导致动脉粥样硬化
- 同性半胱氨酸硫内酯提高低密度胆固醇(LDL)
- HCY作用于谷胱甘肽过氧化氢酶(GPX),引起氧化应激,导致LDL氧化,脂质沉积
- HCY影响老化及受损上皮细胞的修复,增加老化细胞的凋亡,后者成为促凝剂,增加血管粘滞度
5. mTOR和血管粥样硬化
5.1 mTOR的过度激活
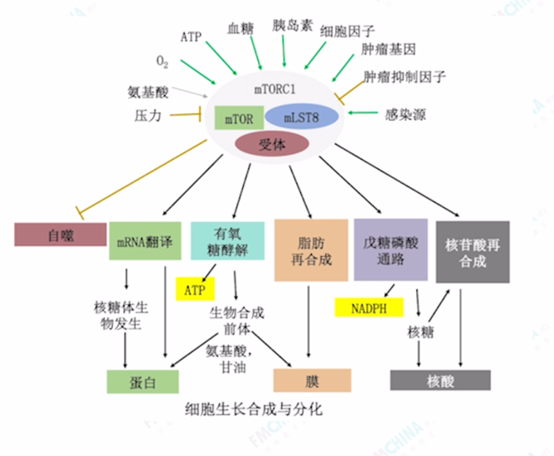
图(18)细胞生长合成与分化
哺乳动物雷帕霉素靶蛋白(mTOR)基因变异程度及变异频率都较低,但被过度激活后,会导致大量人类疾病,包括:癌症、肥胖、2型糖尿病、心血管疾病、抑郁、神经退行性疾病等,也可能导致顽固性痤疮。
mTOR作为细胞代谢、生长、增殖和存活的中心调节剂,直接或间接调节至少800种蛋白质的磷酸化,是有助于控制多种细胞功能的蛋白质,包括:细胞分裂和存活;蛋白质合成调节剂,通过直接影响蛋白质合成来调节体内平衡,转录、自噬、新陈代谢、细胞器生物发生和维持骨骼肌肥大至关重要。
5.2 mTOR过度激活的原因
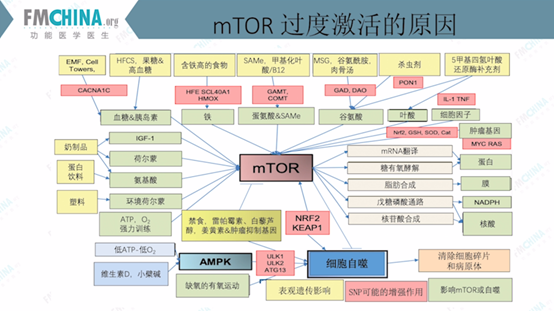
图(19)mTOR过度激活的原因
-
电磁波(EMF):临床实践中电磁波影响基因变异的概率至少有50%以上,受电磁波影响的基因变异会影响钙离子通道,增加胰岛素,胰岛素可导致mTOR被激活。
-
高果糖玉米糖浆(HFCS):升高血糖,刺激胰岛素,导致mTOR被激活。
-
含铁高的食物:含铁基因HFE、SCL40A1、HMOX等的变异可导致mTOR被激活。
-
SAMe,甲基化叶酸/B12:过多的SAMe甲基化闭塞可激活mTOR。
-
谷氨酸(MSG,味精)、谷氨酰胺、肉骨汤:过多的谷氨酸或谷氨酸化合物可刺激MTOR。
-
杀虫剂:刺激谷氨酸,导致mTOR被激活。
-
5-甲基四氢叶酸还原酶补充剂:刺激谷氨酸,导致mTOR被激活。
-
奶制品:含有促生长因子-1(IGF-1)及荷尔蒙,可直接刺激mTOR。
-
蛋白饮料:荷尔蒙生成的氨基酸及蛋白饮料中含有的氨基酸导致体内氨基酸。水平过高,从而刺激mTOR
-
塑料:环境毒素可刺激mTOR
5.3 mTOR与心血管疾病的关系
-
血管平滑肌细胞在激活的mTOR的刺激下成为功能亢进的衰老细胞,功能亢进的衰老细胞具有多种促进动脉粥样硬化的功能。
-
单核细胞/巨噬细胞向病灶迁移,促进炎症;可被雷帕霉素(mTOR抑制剂)阻断并自噬降低。
-
激活磷脂酶A2(PLA2),促进脂质流入加速动脉粥样硬化;雷帕霉素引起外排和清除动脉粥样硬化。
-
慢性炎症:雷帕霉素通过阻断其信使RNA合成来减少促炎细胞因子,从而减少慢性炎症。
-
mTOR的激活与大量心脏扩张、细胞凋亡、自噬、线粒体异常、肌节紊乱、代谢异常、心功能不全、心力衰竭及早期死亡有关。

图(20)mTOR调控基因

图(21)mTOR与细胞生长和代谢
如图(20)所示,mTOR基因正常率平均可达97%左右。
如图(21)所示,mTOR基因纯合子比例较低。
功能医学干预mTOR基因,避免其发生变异,是从激活mTOR原因为切入点进行干预,从而抑制mTOR,降低其致死率。
下期预告:
第三讲:心血管疾病功能基因支持和营养干预。
作者简介:


本公众号发布内容未经书面允许不得擅自转载及使用
公众号、报刊转载请联系授权:yannayin@fmchina.org
商务合作请联系:hugh@fmchina.org
欲了解更多:http://fmchina.org
相关信息请登录:http://edu.idhealth.cn/
- 还没有人评论,欢迎说说您的想法!